1- L’infertilité un problème majeur de santé :
Selon l’organisation mondiale de la santé, l’infertilité touche des millions de personnes en âge de procréer dans le monde et à une incidence sur leur famille et leur communauté. On estime qu’entre 48 millions de couples et 186 millions de personnes sont touchés par l’infertilité dans le monde [1]. Chez l’homme, l’infertilité est le plus souvent causée par des problèmes d’excrétion du liquide séminal, l’absence ou de faibles niveaux de spermatozoïdes, par des anomalies au niveau de la forme, la structure et le mouvement des spermatozoïdes. Chez la femme, l’infertilité est généralement causée par des anomalies au niveau de l’utérus, des trompes de Fallope, des ovaires et une perturbation hormonale dans le système endocrinien, entre autres.
2- C’est quoi la procréation médicalement assistée :
Avec l’augmentation de la prévalence de l’infertilité masculine et féminine (1 couple sur 7) la procréation médicalement assistée intervient pour augmenter les chances d’avoir un bébé. Il s’agit de techniques médicales, biologiques et cliniques qui consistent à manipuler les spermatozoïdes et les ovules pour avoir une fécondation en dehors de l’utérus (fécondation in vitro) ou dans l’utérus (insémination artificielle).
- La fécondation in vitro :
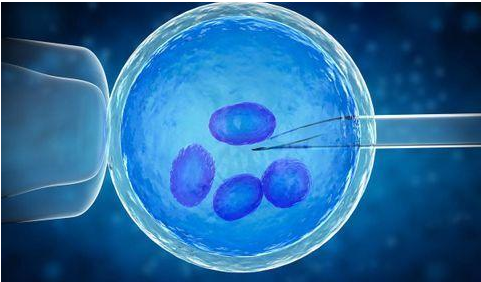
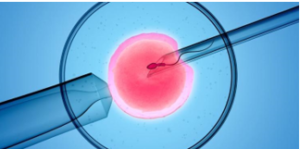
La fécondation in vitro est une technique médicale de procréation assistée : elle consiste à cultiver l’ovocyte à l’extérieur de l’utérus dans un milieu de culture adéquat et prélever les spermatozoïdes pour faire une fécondation de l’ovocyte in vitro (dans un milieu nutritif en dehors du corps de la femme). Cette méthode est adoptée en cas d’infertilité du couple et l’incapacité du couple d’avoir un enfant par la fécondation naturelle.
Les étapes de la fécondation in vitro :
- Etape 1 : L’induction de l’ovulation chez la femme se fait par l’injection des hormones (FSH, LH) au début de cycle menstruel. Après 9 à14 jour, la femme reçoit une injection de HCG (human chorionic gonadotrophine) pour aider dans la maturation de l’ovocyte [2]
- Etape 2 : Après 32 à 36 heures de stimulation hormonale, l’extraction des ovocytes Se fait essentiellement par aspiration transvaginale à ultrason à l’aide d’une aiguille. Cette procédure se fait généralement dans une clinique sous anesthésie et sous contrôle échographique supervisé par un médecin spécialiste.
- Etape 3 : plusieurs ovocytes extraits sont mis dans un milieu de culture favorable.
Le milieu de culture Gynemed GM501® par exemple, contient : des sels (chlorure de sodium, sulfate de magnésium, chlorure de potassium, chlorure de calcium), un solvant (bicarbonate de sodium), des substrats énergétiques (glucose, lactate de sodium, pyruvate de sodium), acides aminés (glutamines, autres acides aminés essentiels), chélateur (EDTA), des antibiotiques (gentamicine) et eau.
D’autres milieux de culture Sequential media G-2™PLUS peuvent contenir des vitamines (acide ascorbique (VC), folate (VB9), méthylcobalamine, VB12 et des acides gras [3].
- Etape 4 : Le prélèvement des spermatozoïdes se fait le même jour de l’insémination. : il se déroule en suivant les étapes suivantes
-Séparer le plasma séminal des spermatozoïdes
-Éliminer les débris cellulaires et autres cellules
-Sélectionner les spermatozoïdes mobiles et normaux aptes à féconder.
-Les spermatozoïdes sélectionnés sont préservés à 37 degrés.
L’insémination de l’ovocyte par des spermatozoïdes se fait par 2 méthodes :
- La méthode (IIC) : C’est injection intracytoplasmique de sperme dans le cytoplasme de l’ovocyte à l’aide d’un cathéter.
- La méthode conventionnelle : C’est L’incubation de l’ovocyte avec les spermatozoïdes dans le milieu de culture pendant une nuit.
- Etape 5 : L’ovule fécondé zygotes est implanté dans l’utérus de la femme à l’aide d’un cathéter.
Procédure : Cette procédure se fait à travers le col de l’utérus. Une seringue contenant un ou plusieurs embryons en suspension dans une petite quantité de liquide est fixée à l’extrémité du cathéter. À l’aide de la seringue, le médecin place l’embryon ou les embryons dans la paroi de l’utérus de la femme.
Les indications :
La fécondation in vitro est indiquée :
-En cas d’obstruction de la trompe de Fallope, ou des anomalies au niveau des ovaires chez la femme.
-En cas d’infertilité chez l’homme caractérisé par (un faible nombre de spermatozoïdes, des anomalies de mobilité de spermatozoïdes) [4].
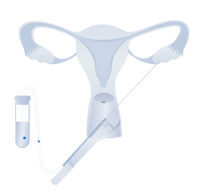
3- L’insémination artificielle :
L’insémination artificielle intra-utérine est une technique de procréation médicalement assistée. Elle se fait en cas de stérilité de couple due à des obstructions de la glaire cervicale, qui est un liquide visqueux fabriqué par les glandes de l’endomètre du col de l’utérus chez la femme.
L’insémination artificielle se déroule en 2 étapes :
- Etape 1 : la stimulation ovarienne par l’injection de LH et de béta HCG.
- Etape 2 : 32 à 38 heures après la stimulation ovarienne. Les spermatozoïdes du partenaire sont recueillis et sélectionnés dans le laboratoire et ils sont directement injectés dans la cavité utérine le jour de l’ovulation.
Sachant que dans les conditions normales 1 à 10 spermatozoïdes parmi 14 millions atteignent la trompe de Fallope. Ce pourcentage est variable selon le nombre et la mobilité des spermatozoïdes. L’insémination artificielle permet de surmonter les difficultés liées à la rencontre spermatozoïde et ovocyte et augmente la chance de la fécondation.
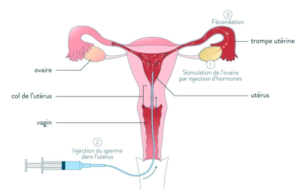
Schémas expliquant l’insémination artificielle [5]
4- La banque de sperme et quelques mis au point éthique :
Depuis les années 1970, il y a une apparition de banque de spermatozoïdes. Il s’agit d’une plateforme cryo-biologique ou les gamètes sont congelés et conservés. Le classement des spermatozoïdes se fait selon les caractères physiologiques, génétiques et phénotypiques (couleur des yeux, ethnie, etc…) des donneurs.
Certaines banques comme CECOS en France requièrent un examen biochimique du donneur pour vérifier la présence des maladies chroniques ou des intoxications par des substances chimiques ou minérales, aussi la consultation médicale et psychologique complète du donneur est prérequis.
Ce modèle pose beaucoup de problèmes éthiques concernant la classification des donneurs de gamètes selon la race et l’ethnicité. Ainsi, les enfants issus de l’insémination artificielle à partir de banque de sperme trouvent des difficultés dans l’insertion sociale à cause de l’absence du père biologique.
On pourrait croire que le donneur en tant qu’être humain s’efface derrière la paillette de sperme qu’il représente et que son statut équivaut pour la personne ou le couple demandeur à celui d’un simple matériau biogénétique.
Ce modèle peut poser un autre problème de discrimination entre les personnes selon leur race et ethnicité issue d’une banque de sperme.
La plupart des banques de spermes privilégient les personnes riches qui peuvent sélectionner le sperme qui convient à leur attente. La sélection du donneur dans l’intention, l’espoir ou la probabilité qu’ils se transmettent génétiquement à l’enfant à naître repose sur le principe de l’identité de (phénotype) avec son identité génétique (génotype). Cette hypothèse a été désapprouvée avec l’évolution de la science de l’épigénétique. Le phénotype est l’ensemble des caractères observés chez un individu, donc une somme de traits morphologiques, physiologiques et comportementaux. Aucun généticien ne dira que le phénotype et le génotype sont équivalents. Le phénotype résulte d’interactions complexes entre ce qui a été donné à chacun lors de la fécondation (le génotype), les variations génétiques ultérieures et l’influence épigénétique : sociale et environnementale.
5- Indication de la procréation médicalement assistée
L’indication la plus répandue des techniques de la procréation médicalement assistée est l’infertilité quelque soit masculine :
- Une azoospermie : l’absence totale de spermatozoïdes dans le sperme,
- Une oligozoospermie (ou oligospermie) : un nombre insuffisant de spermatozoïdes,
- Une asthénozoospermie (ou asthénospermie) : des spermatozoïdes pas assez mobiles,
- Une tératozoospermie (ou tératospermie) : une trop grande proportion de spermatozoïdes présentant des anomalies morphologiques,
- Une oligo-asthéno-tératozoospermie (OATS),
- Une nécrozoospermie : un pourcentage élevé de spermatozoïdes morts.
L’infertilité féminine et les anomalies des ovaires aussi est une indication de la PMA :
- Le syndrome des ovaires polykystique
- Anomalies dans la trompe de Fallope.
- La stérilité tubaire
- L’endométriose (cf. glossaire)
- Les stérilités dites « idiopathiques »
- Les troubles de l’ovulation en seconde intention
Références :
[1] https://www.who.int/fr/news-room/fact-sheets/detail/infertility.
[2] S Oehninger 1 Review Ovulation induction in IVF Minerva Ginecol . 2011 Apr;63(2):137-56.
[3] Embryo culture media for human IVF: which possibilities exist? Irmhild Gruber and Matthias Klein J Turk Ger Gynecol Assoc. 2011; 12(2): 110–117. Published online 2011 Jun 1. doi: 10.5152/jtgga.2011.25.
[4] https://www.mayoclinic.org/tests-procedures/in-vitro-fertilization/about/pac-20384716.
[5] https://medical-travel.fr/insemination-artificielle