Sommaire :
1- L’importance des probiotiques :
Les probiotiques sont des microorganismes vivants bactéries, champignons bénéfiques qui colonisent le tractus gastro-intestinal, la surface buccale et le vagin (chez les femmes), ils présentent des multiples effets pour la santé (l’absorption des nutriments, le contrôle de la croissance des souches pathogènes). Ils peuvent être présents sous forme de suppléments ou dans d’aliments fermentée (Miso, Kombucha, choucroute). Les probiotiques les plus courants qu’on peut rencontrer appartiennent aux genres Lactobacillus et Bifidobacterium.
Une souche bactérienne pour être nommée probiotique doit exercer un effet bénéfique vérifié par des essais cliniques sur l’homme (OMS). Une souche probiotique pour être commercialisé doit prouver une efficacité et doit répondre à plusieurs critères de sélection :
- La résistance à l’acidité gastrique ainsi qu’aux acides biliaires,
- Sa possible activité antimicrobienne envers d’éventuels pathogènes,
- Sa capacité a diminué l’adhésion des pathogènes dans le tractus digestif ou vaginal.
- La souche doit prouver qu’elle est dépourvue de toxicité chez le modèle animale in vivo.
Les probiotiques sont des microorganismes vivants, bactéries, champignons bénéfiques qui colonisent le tractus gastro-intestinal, la surface buccale et le vagin (chez les femmes). Ils présentent des multiples effets pour la santé (l’absorption des nutriments, le contrôle de la croissance des souches pathogènes). Ils peuvent être présents sous forme de suppléments ou dans les aliments fermentés (Miso, Kombucha, choucroute). Les probiotiques les plus courants qu’on peut rencontrer appartiennent aux genres Lactobacillus et Bifidobacterium.
Une souche bactérienne pour être nommée probiotique doit exercer un effet bénéfique vérifié par des essais cliniques sur l’homme (OMS). Une souche probiotique pour être commercialisée doit prouver une efficacité et doit répondre à plusieurs critères de sélection :
- La résistance à l’acidité gastrique ainsi qu’aux acides biliaires,
- Sa possible activité antimicrobienne envers d’éventuels pathogènes,
- Sa capacité a diminué l’adhésion des pathogènes dans le tractus digestif ou vaginal,
- La souche doit prouver qu’elle est dépourvue de toxicité chez le modèle animal in vivo.
2- La composition du microbiote du vagin :
Le microbiote vaginal chez la femme est un écosystème complexe composée de plus de 200 espèces bactériennes dont les lactobacilles présentent un groupe dominant. La composition du microbiote vaginal comprend plusieurs autres espèces qui ont été décrites dans un article publié dans le journal de science and translational medicine [1]: Actinomyces , Aerococcus , Allisonella , Alloscardovia , Anaerococcus , Arcanobacterium , Atopobium , Bacteroides , Balneimonas , Bifi dobacterium , Blastococcus , Blautia , Bulleidia , Campylobacter , Citrobacter , Coriobacteriacea , Corynebacterium , Enterobacter , Escherichia , Facklamia , Faecalibacterium , Finegoldia , Gardnerella , Gemella , Haemophilus , Lachnospiracea , Massilia , Megasphera , Mobiluncus , Mollicutes , Moryella , Olsinella , Parvimonas , Peptinophilus , Peptostreptococcus , Prevotella , Porphyromonas , Proteobacteria , Providencia , Rhizobialis , Ruminococcaceae , Salmonella , Shigella , Shuttleworthia , Sneathia , Solobacterium , Staphylococcus , Streptococcus , Veillonella , Ureaplasma.
Le microbiote du vagin commence à se former pendant la puberté. Les œstrogènes assurent la formation de la muqueuse vaginale et le glycogène qui va être utilisé comme substrat pour les lactobacilles pour maintenir le pH optimal. Au cours de la grossesse, d’autres hormones comme (HCG, progestérone, œstrogène) vont encore stimuler la production de glycogène qui va supporter la croissance de ces bactéries, mais aussi la croissance de certaines souches fongiques comme candida albicans, ce qui explique la prévalence des mycoses.
Pendant la ménopause, il va y avoir une diminution de la production des œstrogènes accompagnée d’une sécheresse vaginale et une diminution dans le taux de bactéries lactiques. A ce moment de la vie, une cure par des probiotiques va être bénéfique pour restaurer l’homéostasie de la flore.
3- Le rôle du microbiote vaginal :
Ces bactéries sont en interaction avec le système immunitaire de l’hôte et ils assurent plusieurs fonctions [2] :
- Ils assurent l’acquisition de microbiote intestinal sain du nouveau-né lors du passage à travers le tractus vaginal.
- Ils participent au développement de l’épithélium vaginal.
- Ils permettent de maintenir un PH vaginal optimal de 8 à 4.4 par la production des acides gras à chaîne courte (l’acide lactique en particulier).
- Ils protègent contre la dysbiose vaginale, certaines espèces comme crispatus, L. gasseri , L. jensenii L. iners produisent des bactériocines et des biosurfactants qui inhibent l’adhésion des bactéries pathogènes [3].
- Certaines espèces de lactobacilles sont capables de produire le H2O2 qui protège contre les infections vaginales causées par des bactéries pathogènes comme : Atopobium vaginae, Clostridiales, Gardnerella vaginalis.
- Ils activent la réponse immunitaire innée et la production des cytokines par l’intermédiaire de la production de sous métabolites comme : les amines (putrescin, cadaverine) les scialidases, les lipopolysaccharides et le peptidoglycane [4].
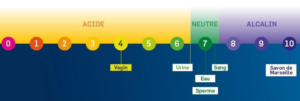
Schéma montrant le PH du vagin qui joue un rôle essentiel dans le contrôle de la multiplication des souches pathogènes
4- L’effet des probiotiques sur la santé vaginale :
Les recherches sur les probiotiques ont évalué d’une manière spectaculaire au cours des 30 dernières années, essentiellement dans le domaine de la gynécologie. Plusieurs études cliniques ont exploré l’effet de la consommation des aliments fermentés contenant des bactéries probiotiques sur la santé vaginale.
Une étude clinique randomisée a montré que la consommation de 250 g de yaourt contenant la souche de Lactobacillus acidophilus pendant 6 mois a entraîné une réduction significative dans le taux de candida vulvovaginitis. (p=0.001)[5]. Une autre étude clinique a montré que l’administration par voie orale de Lactobacillus. rhamnosus GR-1 et Lactobacillus. reuteri RC-14 durant 30 jours a permis d’augmenter le taux de guérison de vaginoses bactériennes traitées par le métronidazole [6].
Une étude a exploré l’effet de la supplémentation par des capsules vaginales contenant une combinaison de bactéries lactiques (L. gasseri LN40, L. fermentum LN99, L. casei subsp. rhamnosus LN113 et P. acidilactici LN23) pendant 5 jours sur les femmes atteintes d’infections vaginales bactériennes et de candidose vulvo-vaginale [7]. Les résultats ont montré une réduction des taux d’infections dans le groupe traité.
Une autre étude clinique randomisée a montré que L’administration de probiotique composé d’une bactérie lactique (Lcr35®) par voie vaginale est bien tolérée et permet de diminuer le nombre et la fréquence des récidives des candidoses tout en augmentant la qualité de vie des patients. Les chercheurs affirment que le traitement apparaît comme un traitement adjuvant, très prometteur pour les patientes répondant mal aux traitements antifongiques [8].
5- Le lien entre le microbiote intestinal et le microbiote vaginal :
Il est évident qu’il existe un lien direct entre le microbiote intestinal et le microbiote vaginal. L’acquisition de la flore vaginale se fait par l’intermédiaire de la translocation des espèces bactériennes de l’anus vers le vagin (par le périnée et la valve) ou par le transfert à partir du vagin de la mère durant l’accouchement. Le maintien d’un microbiote intestinal sain va donc assurer l’équilibre de la flore vaginale. Une étude récente a montré que les différents phylums du microbiote intestinal (Firmicutes, Bacteroidetes, Proteobacteria, Actinobacteria, Fusobacteria) se trouvent aussi dans le vagin. Ces bactéries assurent l’homéostasie énergétique, métabolique et l’interaction avec le système immunitaire [9].
6- Les facteurs qui peuvent entraîner une dysbiose vaginale :
Plusieurs facteurs peuvent entraîner une dysbiose vaginale dont on peut citer :
Références :
[1] Gajer P, Brotman RM, Bai G, Sakamoto J, Schütte UME, Zhong X, Koenig SSK, Li F, Ma Z, Zhou X, Abdo Z, Forney LJ, Ravel J (2012) Temporal dynamics of the human vaginal microbiota. Sci Transl Med 4:132ra52.
[2] Mendling, W. (2016). Vaginal Microbiota. Advances in Experimental Medicine and Biology, 83–93. doi:10.1007/978-3-319-31248-4_6.
[3] Reid G (2001) Probiotic agents to protect the urogenital tract against infection. Am J Clin Nutr 73(Suppl):S437–S443.
[4] Mirmonsef P, Gelbert D, Zariffard MR, Hamaker BR, Kaur A, Landay AL, Spear GT (2011) The effects of commensal bacteria on innate immune responses in the female genital tract. Am J Reprod Immunol 65:190–195.
[5] Hilton E, Isenberg HD, Alperstein P, France K, Borenstein M (1992) Ingestion of yoghurt containing Lactobacillus acidophilus as prophylaxis for candidal vaginitis. Ann Intern Med 116:353–357.
[6] Anukam K, Osazuwa E, Ahonkhai I, Ngwu M, Osemene G, Bruce AW, Reid G (2006) Augmentation of antimicrobial metronidazole therapy of bacterial vaginosis with oral probiotic Lactobacillus rhamnosus GR-1 and Lactobacillus reuteri RC-14: randomized, doubleblind, placebo-controlled trial. Microbes Infect 8:1450–1454.
[7] Martinez RC, Seney SL, Summers KL, Nomizo A, de Martinis EC, Reid G (2009a) Effect of Lactobacillus rhamnosus GR-1 and Lactobacillus reuteri RC-14 on the ability of Candida albicans to infect cells and induce infl ammation. Microbiol Immunol 53:487–495.
[8] Kern AM, Bohbot JM, Cardot JM (2012) Traitement préventive de la candidose vulvovaginale récidivante par probiotique vaginal: résultats de l’étude observationelle Candifl ore. Lett Gynécol 370:34–37.
[9] Emmanuel Amabebe and Dilly O. C. Anumba : Female Gut and Genital Tract Microbiota-Induced Crosstalk and Differential Effects of Short-Chain Fatty Acids on Immune Sequelae Front. Immunol., 10 September 2020 | https://doi.org/10.3389/fimmu.2020.02184.
[10] Biasucci G, Rubini M, Riboni S, Morelli L, Bessi E, Retetangos C. Mode of delivery affects the bacterial community in the newborn gut. Early Hum Dev. 2010 Jul;86 Suppl 1:13-5. doi: 10.1016/j.earlhumdev.2010.01.004. Epub 2010 Feb 4. PMID: 20133091.